【コピペOK】パーキンソン病のケアプラン文例300事例|ヤール分類・ON/OFF対応・嚥下障害・看取りまで完全網羅
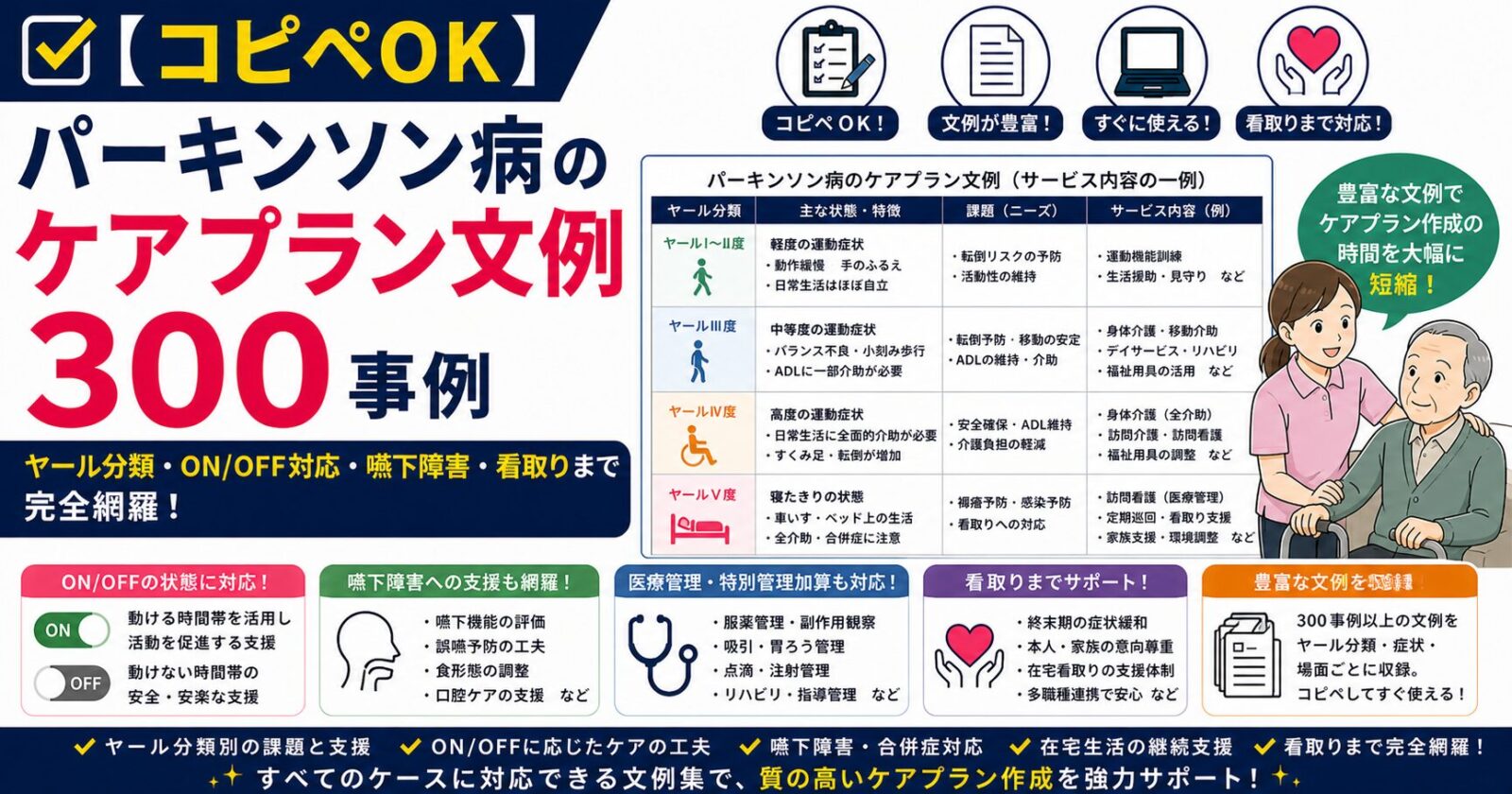
ケアマネジャーが担当する進行性神経難病で最多といえるのがパーキンソン病です。ヤール分類による進行段階・ON/OFF・嚥下障害・転倒リスクなど、特有の課題が多く、ケアプラン作成も複雑になります。
ケアマネジャーとして パーキンソン病のケースを担当していると、こんな悩みが多いはずです。
- ヤール分類の進行段階(Ⅰ〜Ⅴ度)に応じた書き分けが分からない
- ON/OFFを踏まえたサービス調整の仕方
- すくみ足・小刻み歩行・姿勢反射障害への転倒対策
- 嚥下障害・誤嚥性肺炎予防の対応
- 服薬時間の徹底と多職種連携
- 認知症併発(パーキンソン認知症)への対応
- 看取り期に向けたACPと意思決定支援
本記事では、現役ケアマネジャー監修のもと、パーキンソン病のケアマネジメントの基本と、そのままコピペで使えるケアプラン文例300事例を、ヤール分類別・症状別・場面別に整理しました。
1. パーキンソン病の基本
1-1. パーキンソン病の主な症状
運動症状(4大症状)
- 振戦:手足のふるえ(特に安静時)
- 筋固縮:筋肉のこわばり
- 無動・寡動:動きが遅くなる
- 姿勢反射障害:バランスを崩しやすい
その他の運動症状
- すくみ足
- 小刻み歩行
- 突進歩行
- 仮面様顔貌
- 構音障害(小声症)
非運動症状
- 嚥下障害
- 自律神経症状(便秘・起立性低血圧・排尿障害)
- 精神症状(うつ・不安・幻視)
- 認知機能低下(パーキンソン認知症)
- 睡眠障害
1-2. ヤール分類による進行段階
| 段階 | 主な状態 | ケアマネジメントの主眼 |
|---|---|---|
| Ⅰ度 | 一側性、機能障害なし | 早期発見、進行予防 |
| Ⅱ度 | 両側性、姿勢反射障害なし | 機能訓練、生活指導 |
| Ⅲ度 | 姿勢反射障害あり、生活自立 | 転倒予防、ADL支援 |
| Ⅳ度 | 著しい歩行障害、要介助 | 在宅生活継続、家族支援 |
| Ⅴ度 | 寝たきり、全介助 | 安楽な生活、看取り準備 |
1-3. パーキンソン病のON/OFF
ON時間:薬の効果で動ける時間 OFF時間:薬の効果が切れて動きが悪くなる時間
ケアプランではON時間に合わせたサービス利用が原則。服薬時間の徹底が重要。
1-4. 法的根拠・制度
- 指定居宅介護支援等の事業の人員及び運営に関する基準(厚生省令第38号)
- 特定疾患治療研究事業:パーキンソン病は指定難病
- 介護保険法第7条:第2号被保険者(40〜64歳)の特定疾病該当
- 医療保険の訪問看護:難病指定により利用可能
2. パーキンソン病のケアマネジメントの基本ルール
2-1. ケアマネジメントの主要ポイント
- ヤール分類による進行段階の把握
- ON/OFFを踏まえたサービス調整
- 服薬時間の徹底(Lドパ等)
- 転倒予防(住環境整備・福祉用具・機能訓練)
- 嚥下機能維持(誤嚥性肺炎予防)
- コミュニケーション支援(構音障害・小声症)
- 認知症併発への対応(パーキンソン認知症)
- 家族支援・介護負担軽減
- 進行に応じた段階的サービス再構築
- 看取り期に向けたACP
2-2. 監査・指導で見られる10チェックポイント
- ヤール分類の進行段階が把握されているか
- ON/OFFを踏まえたサービス調整がされているか
- 服薬時間の徹底(多職種連携)がされているか
- 転倒予防策が具体的か
- 嚥下機能評価とリハビリが実施されているか
- 神経内科主治医との連携が文書化されているか
- 進行段階に応じたサービス見直しがされているか
- 本人・家族の意向との整合性
- 介護保険・医療保険の併用が適切か
- 看取り期のACPが視野に入っているか
2-3. NG表現と修正例
| Before(NG例) | 問題点 | After(OK例) |
|---|---|---|
| 「リハビリ実施」 | 内容不明 | 「訪問リハビリ(PT:歩行訓練・関節可動域)/週2回 火金 10:00〜11:00」 |
| 「服薬管理」 | 抽象的 | 「訪問看護による服薬時間管理(Lドパ朝7:00、昼12:00、夜18:00)/週○回」 |
| 「転倒予防」 | 具体性不足 | 「住宅改修(手すり設置)と機能訓練特化型デイで下肢筋力強化、すくみ足対策のPT指導」 |
3. ヤール分類別 ケアプラン文例
3-1. ヤール Ⅰ度・Ⅱ度(軽症期)(30事例)
状況分析(10例)
- パーキンソン病ヤール Ⅰ度、振戦のみ
- ヤール Ⅱ度、両側性症状あるが日常生活自立
- 服薬で症状コントロール良好
- 認知機能維持、就労継続中
- ADL・IADL自立
- 通院は自力で可能
- 趣味活動継続
- 軽度の構音障害(小声症)
- 軽度の便秘傾向
- 起立性低血圧の兆候
ニーズ・目標(10例)
| ニーズ | 長期目標 | 短期目標 |
|---|---|---|
| 進行を緩やかにしたい | 進行が現状から大きく悪化しない | 訪問リハビリで運動療法が継続できる |
| 服薬を確実に続けたい | 1日3回の服薬が継続できる | 服薬カレンダーが定着する |
| 仕事を続けたい | 就労が継続できる | 産業医・職場との連携ができる |
| 転倒を予防したい | 転倒が起きない | 住宅環境の評価ができる |
| 趣味を続けたい | 趣味活動が継続できる | 通所サービスでの活動が定着する |
援助方針・サービス内容(10例)
- 神経内科主治医による定期受診(月1回)
- 訪問看護(健康観察・服薬管理)/月1〜2回
- 通所リハビリ(PT・運動療法)/週1〜2回
- 介護予防通所介護(社会参加・趣味活動)
- 家族・職場への病態理解促進
- 進行段階のモニタリング
- ACPの早期開始
- 服薬遵守支援
- 自立支援を意識した関わり
- 認知症併発の早期発見
3-2. ヤール Ⅲ度(中等症期)(30事例)
状況分析(10例)
- ヤール Ⅲ度、姿勢反射障害あり
- 転倒の危険があるが歩行は可能
- ON/OFF が見られる
- 服薬時間に合わせた生活
- ADL自立だが時間がかかる
- すくみ足・小刻み歩行
- 嚥下機能に注意必要
- 軽度の便秘
- うつ症状の兆候
- 認知機能の軽度低下
ニーズ・目標(10例)
- 転倒予防:住宅改修・福祉用具・機能訓練
- ON/OFFを踏まえた生活リズム維持
- 嚥下機能維持・誤嚥予防
- 服薬時間の徹底
- ADL維持・身体機能訓練
- 自宅での生活継続
- 介護者への教育的支援
- 進行に応じた段階的サービス見直し
- 認知機能評価の継続
- 神経内科との緊密連携
援助方針・サービス内容(10例)
- 訪問リハビリ(PT・OT・ST)週○回
- 通所リハビリ週2回(ON時間に合わせて)
- 訪問看護(服薬管理・症状観察)週1回
- 訪問介護(生活援助・身体介護)週○回
- 福祉用具(杖・歩行器・手すり)の活用
- 住宅改修(段差解消・手すり設置)
- 神経内科主治医(月1〜2回)
- 訪問歯科衛生士(口腔ケア)週1回
- 介護者教室への参加
- 趣味活動・社会参加機会の確保
3-3. ヤール Ⅳ度(重症期)(30事例)
状況分析(10例)
- ヤール Ⅳ度、著しい歩行障害
- 介助・見守りなしでは生活困難
- ON/OFFが顕著
- 嚥下機能低下傾向
- ADLに介助が必要
- 起立性低血圧
- 排尿障害
- 認知機能低下進行
- 介護者の介護負担増
- 在宅生活の限界が近い
ニーズ・目標(10例)
- 在宅生活継続
- 介護負担軽減
- 嚥下機能維持
- 転倒予防
- 服薬管理の徹底
- 排尿・排便コントロール
- 認知症併発への対応
- ADL維持
- 家族支援強化
- 看取り期視野のACP
援助方針・サービス内容(10例)
- 訪問看護(24時間対応含む)週2〜3回
- 訪問リハビリ(PT・OT・ST)週○回
- 訪問介護(身体介護・生活援助)週○回〜毎日
- 通所リハビリ(OFF時の活動制限考慮)
- ショートステイ(レスパイト目的)月8日
- 福祉用具(介護ベッド・車いす・移乗用)
- 住宅改修(バリアフリー化)
- 訪問薬剤師(服薬管理)月1回
- 神経内科・認知症外来(月1〜2回)
- 多職種カンファレンス(月1回)
3-4. ヤール Ⅴ度(寝たきり期)(30事例)
状況分析(10例)
- ヤール Ⅴ度、寝たきり状態
- 全介助が必要
- 経口摂取困難(経管栄養併用)
- 言葉での意思疎通困難
- 認知機能低下進行
- 拘縮の進行
- 褥瘡発生リスク
- 誤嚥性肺炎リスク
- 看取り期入り
- 家族の心身負担深刻
ニーズ・目標(10例)
- 安楽な生活の継続
- 苦痛の最小化
- 褥瘡予防
- 誤嚥性肺炎予防
- 拘縮予防
- 清潔保持
- 家族のレスパイト
- 看取り場所の意思決定支援
- ACPの継続実施
- グリーフケア準備
援助方針・サービス内容(10例)
- 訪問看護(24時間対応)毎日
- 訪問診療(看取り対応)週1〜2回
- 訪問介護(身体介護)1日3〜4回
- 訪問入浴 週1〜2回
- 訪問リハビリ(拘縮予防)週○回
- エアマット・特殊寝台の活用
- 経管栄養管理
- 訪問薬剤師(麻薬等管理)月○回
- 認知症外来との継続連携
- 多職種カンファレンス・ACPの継続実施
4. 症状別 パーキンソン病ケアプラン文例
4-1. 運動症状(30事例)
振戦・筋固縮(10例)
- 訪問リハビリ(PT:関節可動域訓練)/週2回
- 訪問看護(服薬遵守確認)/週1回
- 通所リハビリ(個別運動療法)/週2回
- 福祉用具(食事用自助具)の活用
- ON/OFFに合わせたサービス時間調整
- 入浴で筋肉のリラックスを促進
- ストレッチの継続
- 神経内科主治医による服薬調整
- 訪問OT(自助具指導)/月1回
- 家族への対応のコツ指導
すくみ足・歩行障害(10例)
- 訪問リハビリ(PT:歩行訓練)/週2回
- 視覚的手がかりの活用(床にライン)
- 歩行リズム訓練
- 福祉用具(歩行器・杖)の選定
- 住宅改修(段差解消)
- 屋外歩行の見守り
- 機能訓練特化型デイ/週2回
- 通所リハビリでの集中歩行訓練
- 転倒予防プログラムの実施
- 神経内科による薬剤調整
姿勢反射障害・転倒予防(10例)
- 住宅改修(手すり設置・段差解消)
- 福祉用具(介護ベッド・歩行器)
- 訪問リハビリ(バランス訓練)週2回
- 機能訓練特化型デイ/週2〜3回
- ベッド周辺の環境整備
- 緊急通報装置の設置
- 家族への介助方法指導
- 主治医による服薬調整(起立性低血圧対応)
- 立ち上がり動作の訓練
- 移乗動作の訓練
4-2. 嚥下障害・誤嚥予防(25事例)
- 訪問リハビリ(ST:嚥下訓練)/週1回
- 訪問歯科衛生士(口腔ケア)/週1回
- 食事形態の調整(きざみ・とろみ)
- 食事姿勢の調整
- 食事中の見守り強化
- 訪問看護(誤嚥兆候の観察)週○回
- 通所リハビリ(嚥下リハビリ)/週○回
- 口腔機能向上加算のあるデイ利用
- 摂食嚥下リハビリの専門評価
- 経管栄養(胃ろう等)の検討
- 経口摂取と経管栄養の併用
- 食事の楽しみを最後まで支える
- 栄養補助食品の活用
- 配食サービス(嚥下対応食)/毎日
- 誤嚥性肺炎予防教育
- 体力低下時の食事支援強化
- 重度化時の食事介助
- 家族への食事介助方法指導
- 介護職への食事介助方法指導
- 多職種で食事形態の評価統一
- STと栄養士の連携
- 嚥下評価の継続実施
- 経口摂取困難時の対応プラン
- 嚥下機能の進行段階評価
- 看取り期も最後まで経口の楽しみを支える
4-3. 自律神経症状(20事例)
- 訪問看護(便通管理)/週1回
- 訪問看護(起立性低血圧管理)/週○回
- 訪問看護(排尿障害管理)/週○回
- 食事内容の調整(食物繊維)
- 水分摂取の指導
- 便秘薬の継続
- 起立時の動作指導
- 排尿パターンの把握
- 自律神経症状の継続観察
- 神経内科主治医との連携
- 主治医による服薬調整
- 食事姿勢の調整
- 便秘・下痢のコントロール
- ポータブルトイレの活用
- 失禁対応
- 排尿日誌の記録
- 排便日誌の記録
- 自律神経症状の家族指導
- 起立性低血圧の予防教育
- 排尿障害の症状緩和
4-4. 認知症併発(パーキンソン認知症)(25事例)
- 訪問看護(認知機能評価)週○回
- 認知症外来との連携/月1回
- 神経内科との連携(薬剤調整)
- 認知症対応型デイの導入
- 服薬管理の強化(訪問薬剤師)
- 家族への対応指導
- 推定意思の継続把握
- 意思決定支援ガイドラインに沿った関わり
- 進行段階に応じたサービス見直し
- 訪問介護(声かけ・見守り)の強化
- レビー小体型認知症との鑑別
- 幻視への対応(家族と共有)
- 認知症のBPSD対応
- 認知症の進行予防プログラム
- 多職種カンファレンスでの方針共有
- 成年後見制度の活用検討
- ACPの継続実施
- 看取り期の意思決定支援
- 家族のレスパイト確保
- グループホーム入居の検討
- 認知症介護の家族指導
- 多職種で認知症対応のコツ共有
- 認知症終末期のケア
- 推定意思を尊重した支援
- 家族のグリーフケア視野
4-5. 服薬管理(20事例)
- 訪問看護(服薬時間の徹底)/週○回
- 訪問薬剤師による服薬整理/月1回
- 神経内科主治医による服薬調整/月1〜2回
- お薬カレンダーの活用
- 服薬カレンダーへのセット支援
- 1包化の活用
- 残薬整理の継続
- ON/OFFに合わせた服薬時間調整
- 服薬の副作用観察
- 経管投与時の薬剤管理
- 経口困難時の代替投与経路相談
- ヘルパーによる服薬声かけ
- 家族への服薬指導
- 介護職への服薬指導
- 服薬遵守の継続支援
- 薬剤費の経済的負担への対応
- 服薬副作用(不随意運動等)への対応
- 認知症進行時の服薬管理
- 終末期の服薬調整
- 多剤併用の管理
5. 状態・場面別 パーキンソン病ケアプラン
5-1. 退院直後(15事例)
- 退院前カンファレンスへの参加
- 退院後3カ月の集中支援期間
- 訪問看護(週3回)医療管理
- 訪問リハビリ(PT・OT・ST)週3回
- 訪問介護(身体介護)毎日
- 福祉用具・住宅改修の退院前整備
- 服薬管理の確実化
- 嚥下評価の実施
- 認知機能評価
- 主治医・連携病院との情報共有
- 家族の介護スキル指導
- 通所サービスへの段階移行(3カ月後)
- 認定変更の検討
- 緊急時連絡体制の整備
- ACPの早期実施
5-2. 老老介護(10事例)
- 双方への介護保険サービス
- 配偶者の介護負担軽減
- ショートステイの計画的利用
- 訪問サービスの最大限活用
- 子世代との連絡網整備
- 配偶者の体調管理支援
- 老老介護世帯のレスパイト
- 緊急時のバックアップ体制
- 介護者教室への参加支援
- 看取り期に向けた家族会議
5-3. 独居(10事例)
- 訪問サービスの集中投入
- 緊急通報装置の設置
- 民生委員・地域包括との連携
- 配食サービス/毎日
- 服薬管理の多重化(訪問薬剤師+ヘルパー)
- 安否確認体制の整備
- 認知症併発時の対応強化
- 成年後見制度の活用検討
- グループホーム入居の段階検討
- 看取り期の在宅看取り体制
5-4. 看取り・終末期(15事例)
- 訪問診療24時間対応
- 訪問看護24時間対応
- 苦痛緩和ケア
- ACPの継続実施
- 推定意思を尊重した支援
- 家族のグリーフケア視野
- 看取り場所の意思決定支援
- 経管栄養の継続・中止判断
- 家族の心理的支援
- 看取り後のグリーフケア訪問
- 多職種カンファレンスの定期開催
- 急変時対応フローの確認
- 家族介護の負担軽減
- 文化的・宗教的配慮
- 多職種チームでの看取り支援
6. 多職種連携・専門職の活用(30事例)
6-1. 神経内科主治医との連携(10例)
- 神経内科による定期受診(月1〜2回)
- 訪問診療への切り替え検討
- 服薬調整の継続相談
- 進行段階の継続評価
- 認知症併発時の対応相談
- 急変時の対応相談
- 看取り期の方針相談
- 主治医意見書の更新
- 退院前カンファレンスへの参加
- 多職種カンファレンスでの情報共有
6-2. 訪問リハビリ(PT・OT・ST)(10例)
- PT:歩行訓練・関節可動域・転倒予防
- PT:すくみ足対策の歩行リズム訓練
- PT:呼吸リハビリ(進行期)
- OT:ADL訓練・自助具指導
- OT:上肢機能訓練(食事・更衣)
- OT:認知リハビリ
- ST:嚥下訓練・摂食嚥下リハビリ
- ST:構音訓練(小声症対応)
- ST:コミュニケーション訓練
- リハ職合同訓練(複合的アプローチ)
6-3. 訪問薬剤師・訪問歯科衛生士(10例)
- 訪問薬剤師:服薬整理・残薬確認
- 訪問薬剤師:1包化対応
- 訪問薬剤師:副作用観察
- 訪問薬剤師:家族指導
- 訪問薬剤師:終末期の麻薬管理
- 訪問歯科衛生士:口腔ケア(週1回)
- 訪問歯科衛生士:嚥下評価
- 訪問歯科衛生士:誤嚥予防
- 訪問歯科診療:義歯調整
- 訪問歯科診療:口腔ケアの専門指導
7. 福祉用具・住宅改修(25事例)
7-1. 福祉用具(15例)
- 介護ベッド・電動機能
- エアマットレス(褥瘡予防)
- 車いす(自走式・介助式)
- 杖(4点杖等)
- 歩行器(押し車型・抑速型)
- 移動用リフト
- ポータブルトイレ
- シャワーチェア
- 浴槽用手すり
- 滑り止めマット
- 介助バー
- スライディングシート
- 体圧分散用具
- 自助具(食事・更衣等)
- 認知症徘徊感知機器(併発時)
7-2. 住宅改修(10例)
- 玄関に手すり設置
- 廊下に手すり設置
- 浴室・脱衣所に手すり設置
- トイレに手すり設置
- 段差解消(玄関スロープ等)
- 床材の変更(滑り止め)
- 引き戸への変更(トイレ・浴室)
- 温水洗浄便座の設置
- 階段昇降機の設置
- 寝室の動線整備
8. 家族支援(20事例)
- 家族介護教室への参加
- パーキンソン病友の会の紹介
- 訪問看護師による家族指導
- ショートステイによるレスパイト
- 家族の心身負担評価
- 家族の介護スキル習得支援
- 老老介護世帯への支援
- 遠距離家族との連絡網
- 兄弟姉妹間の介護分担
- 介護離職予防のサービス調整
- 認知症併発時の家族指導
- 看取り期の家族の心理的支援
- グリーフケアの準備
- 家族のメンタルヘルスケア
- 経済的支援の情報提供
- 介護休業制度の活用
- 家族会への参加促進
- 家族のレスパイト確保
- ICTツールでの情報共有
- 看取り後の家族訪問
9. パーキンソン病ケアの効率化とFAQ
9-1. FAQ:パーキンソン病でよくある質問
Q1. パーキンソン病は介護保険の対象になりますか?
A. 40歳以上の特定疾病に該当するため、第2号被保険者でも介護保険利用が可能です。65歳以上は通常通り。指定難病でもあるため、医療費助成制度も併用可能です。
Q2. ON/OFFを踏まえたサービス調整のコツは?
A. 服薬時間を中心にON時間が確保できる時間帯にサービスを集中。家族・関係者で服薬時刻を共有することが大切です。
Q3. 嚥下障害への対応は?
A. STの嚥下訓練、訪問歯科衛生士の口腔ケア、食事形態の調整を多職種連携で実施。誤嚥性肺炎予防が最重要。
Q4. パーキンソン認知症との鑑別は?
A. 神経内科+認知症外来で鑑別診断。レビー小体型認知症との鑑別も含めて専門医と連携します。
Q5. 服薬時間の徹底のコツは?
A. 多職種で時刻を共有、お薬カレンダー・1包化、家族・ヘルパー・訪問看護で多重チェックが効果的。
Q6. 看取り期に入った場合の対応は?
A. 訪問診療・訪問看護24時間対応を中心に、ACPに基づく支援、家族のグリーフケアまで視野に入れます。
Q7. 家族の介護負担を減らすには?
A. ショートステイの計画的利用、訪問サービスの最大限活用、家族介護教室・パーキンソン病友の会の活用等を組み合わせます。
Q8. 進行段階に応じたサービス見直しは?
A. 3〜6カ月ごとに進行段階を評価し、ヤール分類の変化に応じてサービス内容を見直します。サービス担当者会議で多職種協議。
Q9. 起立性低血圧への対応は?
A. 訪問看護による継続観察、主治医による服薬調整、起立時動作の指導で転倒予防を図ります。
Q10. 仕事を続けるための支援は?
A. 早期段階では就労継続支援、産業医との連携、職場での合理的配慮を含めた包括的支援を検討します。
10. まとめ
パーキンソン病のケアマネジメントは、進行性疾患特有の段階的対応が中核です。
本記事のポイントを再確認します。
- ヤール分類による進行段階を把握してサービス調整
- ON/OFFを踏まえたサービス時間設定
- 服薬時間の徹底を多職種連携で実現
- 転倒予防(住宅改修・福祉用具・機能訓練)を多面的に
- 嚥下機能維持で誤嚥性肺炎予防
- PT・OT・STの3職種連携
- **認知症併発(パーキンソン認知症)**への対応
- 介護保険・医療保険の適切な使い分け
- 看取り期に向けたACPを視野に入れる
- 家族支援・介護負担軽減を継続的に
本記事の文例300事例を、ケースに合わせてアレンジしてご活用ください。
11. 関連記事
- 【コピペOK】ケアプランの課題整理総括表の記入例300文例〜パーキンソン病編〜
- 【ケアマネがコピペで使える】進行性核上性麻痺のケアプラン文例を100事例紹介
- 【ケアマネがコピペで使える】脊髄小脳変性症のケアプラン文例を100事例紹介
- 【コピペOK】ALS(筋萎縮性側索硬化症)のケアプラン文例200事例を紹介
- 【ケアマネがコピペで使える】誤嚥性肺炎のケアプラン文例を100事例紹介
- 【コピペOK】口腔ケアのケアプラン文例を100紹介
- 【ケアマネがコピペで使える】栄養のケアプラン文例を100事例紹介
- 【コピペOK】看取り・ターミナルのケアプラン文例200事例を紹介
- 【コピペOK】経管栄養(胃ろう・腸瘻など)のケアプラン文例200事例を紹介
- 【コピペOK完全版】ケアプラン文例まとめ|第1〜3表・疾患別・生活支援・場面別の文例を網羅
















